С приходом весны и лета многие из нас стремятся как можно больше времени проводить на свежем воздухе. Но для некоторых солнечные лучи становятся не источником радости, а причиной зуда, высыпаний и других неприятных ощущений. Все это может быть проявлением аллергии на солнце. В этой статье мы расскажем, какие бывают виды солнечной аллергии, как распознать симптомы, почему она возникает и как ее лечить и предотвращать.
Что такое аллергия на солнце
Аллергия на солнце, или фотоаллергия, — это аномальная реакция кожи на воздействие ультрафиолетового излучения (УФ), чаще всего — типа А (UVA), реже — типа B (UVB). Она проявляется воспалением кожи, сыпью, зудом, отечностью, жжением или пузырьками, похожими на ожог. Главное отличие от обычного загара или солнечного ожога в том, что даже кратковременное пребывание на солнце может спровоцировать бурную реакцию, особенно если на коже или в организме присутствуют провоцирующие вещества.
Важно понимать: фотоаллергия — это не аллергия на само солнце, а реакция на изменения в коже или химических веществах под воздействием ультрафиолета. Солнце запускает каскад биохимических процессов, в результате которых иммунная система начинает атаковать собственные клетки кожи или продукты распада веществ, попавших в организм или нанесенных на кожу.
Особенность фотоаллергии в том, что она может развиваться постепенно: человек годами спокойно загорает, а потом внезапно начинает страдать от сыпи и зуда после солнечного дня. Это связано с накоплением в организме триггерных факторов (лекарств, гормональных изменений или перемен в иммунной системе).
Виды солнечной аллергии
Солнечная аллергия — это собирательный термин, под которым скрываются разные по механизму и проявлениям кожные реакции на ультрафиолетовое излучение. Условно их можно разделить на несколько основных видов.
Полиморфная световая эрупция
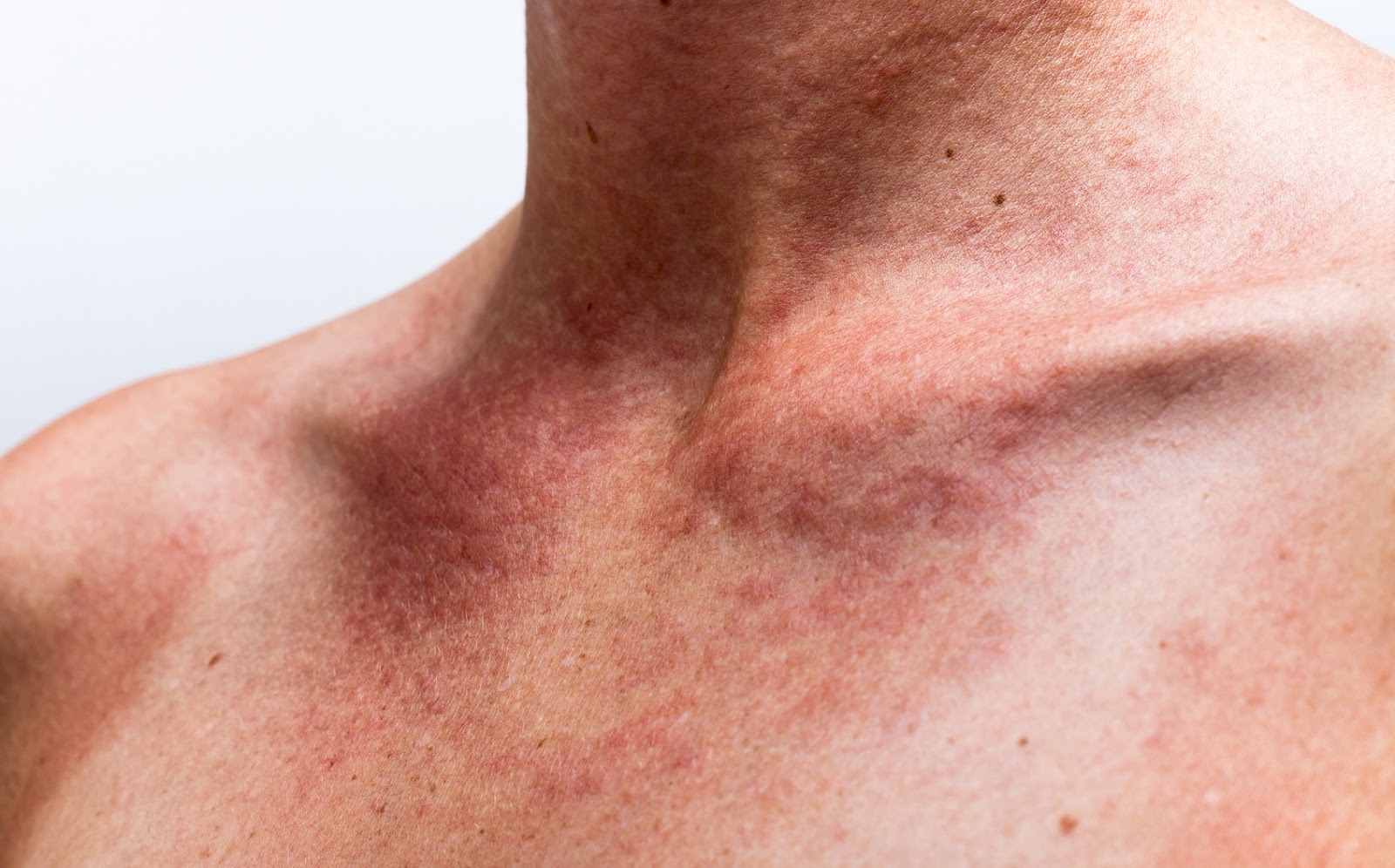
Это самый распространенный тип фотоаллергии, который встречается у большинства людей, жалующихся на «сыпь от солнца». Ее особенности:
- возникает через несколько часов или на следующий день после пребывания на солнце;
- проявляется в виде мелкой сыпи, папул, пузырьков или пятен, сопровождающихся сильным зудом;
- чаще всего поражает грудь, плечи, шею, предплечья — зоны, открытые солнцу;
- возникает весной или в начале лета, когда кожа еще не адаптирована к солнечному свету;
- со временем у некоторых людей развивается световая толерантность — организм привыкает к ультрафиолету, и сыпь проходит.
Фотоаллергическая реакция
Этот вид солнечной аллергии связан с иммунной гиперчувствительностью. Реакция запускается, когда под действием УФ-лучей изменяются молекулы веществ, находящихся на коже или в организме (лекарств, косметики, солнцезащитных кремов), и иммунная система воспринимает их как угрозу.
Для такой аллергии характерны следующие особенности:
- симптомы появляются не сразу, а через 1–3 дня после солнечного воздействия;
- возможны обширные высыпания, зуд, шелушение и даже отеки;
- требует медицинской диагностики и устранения провоцирующего фактора.
Фототоксическая реакция

Не является истинной аллергией, но вызывает похожие симптомы. Возникает при взаимодействии солнца с веществами, которые повышают чувствительность кожи к УФ-лучам. Провоцирующие факторы:
- некоторые лекарства (тетрациклины, фторхинолоны, диуретики, ретиноиды);
- косметика с эфирными маслами цитрусовых или бергамота;
- контакт с растениями (например, с борщевиком).
Особенности фототоксической реакции:
- проявляется быстро, иногда через 30–60 минут после контакта с солнцем;
- высыпания чаще напоминают ожог — покраснение, отечность, жжение, пузыри;
- обычно поражает зоны, на которые было нанесено вещество.
Солнечная крапивница
Редкая, но тяжелая форма солнечной аллергии. Иммунная система мгновенно реагирует на ультрафиолет как на аллерген. Отличия солнечной крапивницы:
- симптомы в виде волдырей, сильного зуда, покраснений появляются в течение нескольких минут;
- может сопровождаться общими реакциями — головной болью, слабостью, тошнотой;
- часто требует немедленного приема антигистаминов и защиты от солнца.
Вторичная солнечная аллергия (фотодерматит)
Возникает на фоне хронических кожных или внутренних заболеваний (например, красной волчанки, порфирии, заболеваний печени). В этом случае солнечное излучение — лишь катализатор обострения.
Характерные признаки:
- симптомы могут быть неочевидными — пигментные пятна, длительно незаживающие участки воспаления, утолщения кожи;
- требует комплексного лечения основного заболевания и защиты от солнца.
Солнечная аллергия может проявляться по-разному даже у одного человека в зависимости от времени года, состояния здоровья, применяемых средств и приема медикаментов. Поэтому важно не заниматься самолечением, а обращаться к специалисту для точной диагностики и выбора безопасной схемы защиты.
Основные причины солнечной аллергии

Солнечная аллергия — это не самостоятельное заболевание, а результат нарушенной реакции организма на ультрафиолетовое излучение. Возникает она не у всех, а лишь у тех, у кого есть определенные предрасполагающие факторы. Ниже рассмотрим ключевые причины, по которым кожа может начать враждебно реагировать на солнце.
Повышенная чувствительность кожи к ультрафиолету (фотосенсибилизация)
У некоторых людей кожа изначально более чувствительна к УФ-лучам. Это может быть связано со следующими факторами:
- светлый фототип (I и II тип по Фицпатрику);
- тонкая или сухая кожа;
- гормональные изменения.
У таких людей даже короткое пребывание на солнце может вызывать воспаление, зуд и высыпания.
Влияние лекарств и косметики (экзогенные фотосенсибилизаторы)
Некоторые вещества в организме или на коже вступают в реакцию с УФ-лучами и вызывают фототоксическую или фотоаллергическую реакцию. Наиболее распространенные провокаторы:
- антибиотики (тетрациклины, фторхинолоны);
- противовоспалительные препараты (ибупрофен, напроксен);
- диуретики (фуросемид, гидрохлоротиазид);
- гормональные препараты (оральные контрацептивы);
- ретиноиды (в том числе в составе кремов от акне);
- косметика и духи с эфирными маслами цитрусовых, лаванды, бергамота;
- растения (особенно борщевик и некоторые виды сельдерея или петрушки).
Эти вещества могут усиливать реакцию кожи на свет даже при непродолжительном контакте с солнцем.
Ослабленный иммунитет и хронические заболевания
Организм с пониженным иммунным ответом способен неправильно интерпретировать УФ-излучение и вызывать воспаление. Провоцирующими факторами могут быть:
- аутоиммунные заболевания (красная волчанка, дерматомиозит);
- нарушения функции печени (влияет на выведение токсинов и переработку веществ);
- эндокринные сбои (например, при заболеваниях щитовидной железы);
- перенесенные тяжелые инфекции или длительный стресс.
Резкий контакт кожи с солнечным светом после зимы

Весной, когда кожа долгое время не получала ультрафиолета, даже легкое солнце может спровоцировать нежелательные реакции. В организме еще не активирована система естественной защиты (меланин, антиоксиданты, кожный барьер), поэтому он реагирует воспалением.
Наследственная предрасположенность
Если у кого-то из родителей есть склонность к фотоаллергии, чувствительной коже или аутоиммунным заболеваниям, риск появления нежелательной реакции на солнце у детей возрастает. Особенно часто это проявляется в подростковом возрасте и у женщин.
Использование агрессивных пилингов и процедур
Кислотные пилинги, ретиноиды, лазерные процедуры, микродермабразия и другие методы обновления кожи делают ее более уязвимой. После таких процедур нужно избегать солнечного воздействия, иначе может возникнуть воспаление или гиперпигментация.
Таким образом, солнечная аллергия — это реакция на сочетание внешнего триггера (солнца) и внутренней предрасположенности. Чтобы снизить риски, важно понимать, какие из этих причин могут быть актуальны именно для вас.
Симптомы: как распознать солнечную аллергию
Солнечная аллергия может проявляться по-разному — от легкой сыпи до серьезных воспалительных реакций. Но есть общие признаки, которые позволяют заподозрить именно фотоаллергию, а не обычный солнечный ожог. Рассмотрим основные симптомы:
- красные пятна и сыпь — чаще всего появляются на открытых участках тела (лице, шее, плечах, предплечьях, зоне декольте);
- мелкие пузырьки или волдыри — в случае фототоксической или фотоаллергической реакции;
- зуд и жжение — одно из самых неприятных ощущений, которое может сохраняться в течение нескольких дней;
- шелушение кожи — особенно после затухания сыпи;
- отечность — иногда кожа опухает, особенно в зоне глаз, щек, рук;
- пигментация — при длительной аллергии могут остаться темные пятна.
В отличие от солнечного ожога, симптомы фотоаллергии часто не ограничиваются местом воздействия солнца, а распространяются за его пределы. Также при фотоаллергии сыпь может появиться даже при умеренной или рассеянной солнечной активности (например, в облачную погоду).
Если подобные симптомы повторяются каждый год с наступлением весны или после отпуска — это серьезный повод проконсультироваться со специалистом.
Кто находится в группе риска

Солнечная аллергия может возникнуть у любого человека, но есть определенные категории, у которых вероятность столкнуться с ней значительно выше:
- Люди со светлой и чувствительной кожей. У них мало меланина — природного пигмента, защищающего от УФ-излучения. Кожа быстро обгорает и плохо адаптируется к солнцу.
- Женщины. Фотоаллергия чаще диагностируется у женщин в возрасте от 20 до 40 лет. Это связано с гормональными колебаниями и более тонкой кожей.
- Люди, принимающие определенные медикаменты. Особенно те, кто лечится антибиотиками, диуретиками, ретиноидами, антидепрессантами или гормональными препаратами. Такие лекарства повышают чувствительность к ультрафиолету.
- Люди с аутоиммунными и кожными заболеваниями. Красная волчанка, дерматит, экзема, порфирия и некоторые другие патологии могут усугубляться при воздействии солнца. У таких пациентов кожные реакции на УФ-лучи особенно выражены.
- Дети и пожилые. У детей кожа еще не сформировала достаточную защиту от УФ-лучей. У пожилых людей кожный покров истончается, снижается выработка меланина, ухудшается регенерация.
- Люди с ослабленным иммунитетом. После болезни, стресса, на фоне хронических заболеваний или приема иммуносупрессоров организм хуже справляется с внешними раздражителями.
- Беременные женщины. Изменения в гормональном фоне могут вызывать усиленную чувствительность кожи, в том числе к солнцу.
Знание своей группы риска позволяет заранее принять профилактические меры и избежать болезненных проявлений солнечной аллергии. Особенно это важно перед поездками в теплые страны, длительными прогулками и активным отдыхом на природе.
Обращение к врачу и диагностика
Если после пребывания на солнце вы регулярно сталкиваетесь с высыпаниями, зудом или отечностью кожи, стоит обратиться к врачу. Самодиагностика может быть неточной, ведь солнечная аллергия имеет схожие симптомы с дерматитами, экземой и фотосенсибилизацией от медикаментов.
Врачи, к которым стоит обратиться при данной проблеме:
- дерматолог — для визуальной оценки состояния кожи и назначения мазей или тестов;
- аллерголог — при подозрении на фотоаллергическую реакцию;
- терапевт — для исключения внутренних заболеваний, влияющих на чувствительность кожи.
После первичного осмотра специалист может порекомендовать пройти дополнительные исследования. Это необходимо, чтобы точно определить причину кожной реакции и исключить другие кожные или системные заболевания. В зависимости от симптомов и предполагаемой причины врач подбирает следующие методы диагностики:
- фототест (фотопроба) — проверка реакции кожи на определенные дозы ультрафиолета;
- анализ крови — помогает определить скрытые воспаления, аутоиммунные процессы, дефицит витаминов;
- патч-тесты — выявляют реакцию на фотосенсибилизирующие вещества (в косметике, лекарствах);
- биопсия кожи — в сложных случаях.
Ранняя диагностика поможет не только избавиться от неприятных симптомов, но и избежать осложнений: гиперпигментации, хронического воспаления и образования рубцов.
Как бороться с аллергией на солнце
Солнечная аллергия может доставлять немало дискомфорта. Но даже при сильной реакции важно сохранять спокойствие и действовать грамотно. Первоочередная задача — остановить развитие воспаления и не допустить усугубления симптомов. Для этого выполните следующие действия:
- уйдите в тень или помещение;
- наложите прохладный влажный компресс;
- примите антигистаминный препарат (цетиризин, лоратадин и т.д.);
- не расчесывайте пораженные участки — это усиливает воспаление.
Если симптомы не проходят в течение нескольких часов или усиливаются, требуется полноценное лечение. Оно направлено на снятие воспаления, устранение зуда и восстановление защитных функций кожи. Конкретные препараты и схемы подбираются в зависимости от тяжести проявлений и сопутствующих факторов. Лечение может включать:
- антигистаминные препараты — внутрь или в виде геля на кожу;
- противовоспалительные мази с кортикостероидами (по назначению врача);
- увлажняющие кремы и бальзамы с пантенолом, алоэ вера, термальной водой;
- фотозащитные средства с минеральными фильтрами — применяются даже в пасмурную погоду.
Если сыпь повторяется регулярно, врач может порекомендовать курсовой прием препаратов, укрепляющих защиту кожи, и назначить медикаменты для длительного контроля реакции.
Профилактика: как предотвратить солнечную аллергию

Предупредить солнечную аллергию гораздо легче, чем потом ее лечить. Особенно важно соблюдать меры предосторожности весной и в начале лета, когда кожа наиболее уязвима.
Меры профилактики:
- избегайте солнечного воздействия на кожу в часы пик — с 11:00 до 16:00;
- носите закрытую одежду из натуральных тканей, широкополые шляпы и очки;
- пользуйтесь солнцезащитными средствами с SPF 30–50 и фильтрами UVA+UVB, обновляйте их каждые 2–3 часа;
- постепенно приучайте кожу к солнцу — начинайте с 5–10 минут в день;
- избегайте косметики с эфирными маслами и спиртом перед выходом на улицу;
- сообщите врачу, если принимаете фотосенсибилизирующие лекарства — возможно, потребуется заменить их.
Также полезно укреплять иммунитет, следить за уровнем витамина D и антиоксидантов — они поддерживают здоровье кожи.
Солнечная аллергия — это сигнал, что коже нужна особая забота. Она может возникнуть внезапно даже у тех, кто раньше спокойно загорал, и приносить значительный дискомфорт. Но при правильном подходе вы можете наслаждаться солнцем без страха. Главное — не игнорировать первые симптомы, беречь кожу и помнить: солнце должно быть союзником, а не врагом.
